Beyin Tümörü Ameliyatı Hakkında Bilinmesi Gerekenler
DETAYLAR
SÜRE
2 min
KATEGORİ
BLOG
YAZAR
Op. Dr. Caner Sarıkaya
Beyin tümörü ameliyatı, iyi huylu ve kötü huylu beyin tümörlerinin tedavisinde en etkili ve en sık uygulanan yöntemdir. Meningiom, glial tümör (GBM), beyin metastazları ve diğer intrakraniyal kitlelerde cerrahi müdahale; tümörün tipine, yerleşimine ve hastanın nörolojik durumuna göre planlanır. Günümüzde gelişmiş mikrocerrahi teknikler, nöronavigasyon sistemleri ve uyanık beyin ameliyatı gibi ileri yöntemler sayesinde beyin tümörü ameliyatı daha güvenli ve başarılı şekilde gerçekleştirilmektedir.
Beyin tümörü ameliyatı süreci; tanı, ameliyat planlaması, cerrahi teknik seçimi, ameliyat sonrası takip ve olası ek tedavileri kapsayan çok aşamalı bir tedavi protokolüdür. Özellikle meningiom cerrahisi, glial tümör ameliyatı, Gamma Knife radyocerrahisi ve beyne metastaz yapan tümörlerin cerrahisi, hastalığın kontrol altına alınmasında kritik rol oynar.
Bu kapsamlı rehberde;
- Beyin tümörü ameliyatı hangi aşamalardan oluşur?
- Meningiom cerrahi tedavisi nasıl planlanır?
- Uyanık beyin ameliyatı kimlere uygulanır?
- Glial tümör (GBM) ameliyatı sonrası takip nasıl yapılır?
- Beyin tümörü ameliyatı riskleri nelerdir?
- Beyin tümörü ameliyatı fiyatları neye göre değişir? gibi en çok aranan sorulara bilimsel ve uzman bakış açısıyla yanıt bulacaksınız.
Beyin tümörü ameliyatı hakkında doğru ve güvenilir bilgiye ulaşmak, tedavi sürecini bilinçli yönetmek ve en uygun cerrahi seçeneği değerlendirmek için aşağıdaki başlıkları dikkatle inceleyin.
Meningiom Nedir? Beyin Tümörü Ameliyatında Meningiom
Meningiomlar, beynin ve omuriliğin dışını saran meninges adı verilen zar dokusundan köken alan, genellikle yavaş büyüyen ve çoğunlukla iyi huylu (benign) karakterde olan tümörlerdir. Kadınlarda daha fazla görülmesi hormonal etkilere bağlanırken, yaş ilerledikçe görülme sıklığı artar. Çoğu menengiom, uzun yıllar belirti vermeden sessizce büyüyebilir ve genellikle başka nedenle çekilen görüntülemelerde tesadüfen saptanır.
Meningiomların biyolojik davranışı, Dünya Sağlık Örgütü (WHO) tarafından Grade 1, Grade 2 (atipik) ve Grade 3 (anaplastik/malign) olmak üzere üç sınıfta değerlendirilir:
Grade 1 Menengiomlar – Benign ve En Sık Görülen Tip
- Tüm meningiomların yaklaşık %80’ini oluşturur.
- Genellikle iyi sınırlıdır ve çevre dokulara agresif şekilde yayılma eğilimi göstermez.
- Cerrahi olarak tamamen çıkarılabilen (tam rezeksiyon) Grade 1 menengiomlarda tam kür sağlanması beklenir.
- Ameliyat sonrası nüks (tekrarlama) riski oldukça düşüktür.
Grade 2 (Atipik) Meningiomlar
- Daha hızlı büyüme ve yeniden oluşma eğilimindedir.
- Cerrahi sonrası nüks oranları belirgin şekilde artmıştır.
- Bu nedenle çoğu hastada ek olarak radyoterapi önerilir.
Grade 3 (Anaplastik / Malign) Meningiomlar
- Nadirdir ancak yüksek agresivite gösterirler.
- Komşu dokulara yayılma eğilimleri yüksektir.
- Tekrarlama ihtimali çok daha fazladır ve cerrahi + radyoterapi kombinasyonu neredeyse standarttır.
Meningiom Beyin Tümörü Ameliyatı
Meningiom ameliyatı, tümörün yerleşimine ve büyüklüğüne göre planlanan mikrocerrahi bir işlemdir; genellikle genel anestezi altında yapılır.
Cerrah, tümörün bulunduğu bölgeye uygun şekilde kafatasında küçük bir kemik pencere (kraniyotomi) açar, ameliyat mikroskobu eşliğinde meningiomu çevre beyin dokusuna ve damarlara zarar vermeden dikkatlice ayırarak çıkarır. Amaç yalnızca tümörü değil, mümkünse tümörün kaynaklandığı dura zarının ilgili kısmını da temizleyerek nüks riskini azaltmaktır.
Eğer tümör kritik sinir veya damar yapılarına yapışıksa, güvenli sınırlar içinde kısmi çıkarım yapılıp kalan kısım için radyoterapi planlanabilir. Ameliyat süresi tümörün konumuna göre değişmekle birlikte birkaç saat sürebilir ve hasta genellikle birkaç gün hastanede takip edilir.
Meningiom ameliyatında amaç yalnızca kitleyi çıkarmak değil, aynı zamanda nüks riskini en aza indirmektir; bu nedenle cerrahi başarısı genellikle Simpson Grade sınıflaması ile değerlendirilir. Simpson Grade I’de tümör, tutunduğu dura ve varsa invaze ettiği kemikle birlikte tamamen çıkarılırken; Grade II’de tümör total çıkarılır ancak dura koagüle edilir; Grade III’te dura rezeksiyonu yapılmadan total çıkarım vardır; Grade IV subtotal (kısmi) çıkarımı, Grade V ise yalnızca biyopsiyi ifade eder ve grade yükseldikçe nüks riski artar.
Ameliyat sonrası patolojik inceleme ise tümörün biyolojik davranışını belirler: Çoğu meningiom WHO Grade 1 (iyi huylu) olup yavaş büyürken, WHO Grade 2 (atipik) ve Grade 3 (anaplastik/malign) tiplerde hücresel artış, mitoz sayısında yükselme ve beyin invazyonu gibi agresif özellikler görülebilir; bu durum ameliyat sonrası radyoterapi gereksinimini ve takip sıklığını doğrudan etkiler.
Ameliyat sonrası ilk 24–48 saat içinde kontrol görüntüleme (genellikle kontrastlı beyin MR’ı) yapılarak tümörün ne kadarının rezeke edildiği ve ek cerrahi gereksinimi olup olmadığı değerlendirilir.
Ek müdahale gerekmeyen hastalar ortalama 3–5 gün içinde taburcu edilir. Duraplasti uygulanan olgularda, beyin omurilik sıvısı (BOS) kaçağı ve yara iyileşme sorunlarını önlemek için hastalara ıkınmaktan, ağır kaldırmaktan ve ani basınç artışına neden olabilecek hareketlerden kaçınmaları özellikle önerilir.
Ameliyat öncesinde belirgin bası ve ödemi bulunan hastalarda ise 6. ve 12. ay kontrollerinde çekilen görüntülemelerde beynin anatomik olarak toparlandığı ve ödemin belirgin şekilde gerilediği sıklıkla gözlenir.

Meningiomlarda Gamma Knife Tedavisinin Rolü
Meningiomların yönetiminde stereotaktik radyocerrahi (Gamma Knife) önemli bir tedavi seçeneğidir. Özellikle:
- Çapı 3,5 cm’den küçük, iyi sınırlı, Grade 1 menengiomlar
- Cerrahi için anatomik olarak riskli bölgelerde yer alanlar (optik sinir çevresi, kavernöz sinüs, beyin sapı komşuluğu)
- Daha önce ameliyat edilmiş ancak küçük bir artık doku kalan olgular
- Ameliyat olamayacak riskli hastalar
Bu hasta gruplarında Gamma Knife tedavisi oldukça yüksek başarı oranlarına sahiptir. Uygulama sonrası tümörün büyümesi durur, zaman içinde hacmi küçülebilir ve semptomlar gerileyebilir. Tedavi ayaktan uygulanır, genellikle tek seans sürer ve iyileşme süresi kısadır.
Meningiomlarda Nüks Riski ve Prognoz
Menengiomlarda cerrahi tedavinin temel hedefi, tümörün tamamen çıkarılmasıdır. Özellikle Grade 1 olgularda tam rezeksiyon yapıldığında:
- Hastalığın tekrarlama riski oldukça düşer
- Hasta uzun süreli takiplerle sorunsuz yaşamını sürdürebilir
Ancak Grade 2 ve Grade 3 menengiomlar:
- Daha agresif büyüdükleri için çevre dokulara yapışabilir
- Tam çıkarılmaları her zaman mümkün olmayabilir
- Nüks oranları yüksek olduğundan cerrahi sonrası adjuvan radyoterapi sıklıkla gereklidir
Bu tümörlerin yönetimi multidisipliner bir ekip tarafından yapılmalı, düzenli MR takipleri ile büyüme veya yeniden oluşma açısından hasta yakından izlenmelidir.
Meningiomlar, çoğunlukla iyi huylu olmaları ve cerrahi ile tamamen tedavi edilebilmeleri nedeniyle beyin tümörleri arasında en yönetilebilir olanlardandır. Ancak her menengiomun davranışı aynı değildir; tümörün derecesi, büyüklüğü, konumu ve hastanın klinik durumu tedavi yaklaşımını belirler. Gamma Knife, cerrahi ve radyoterapinin doğru kombinasyonu ile hastalarda yüksek başarı oranları sağlanabilmektedir.
İyi huylu (WHO Grade 1) meningiomlar genellikle yavaş büyüyen tümörlerdir ve ortalama yıllık büyüme hızları yaklaşık 2–4 mm civarındadır. Ancak bu oran tümörün biyolojik özelliklerine göre değişkenlik gösterebilir. Özellikle kalsifiye (kalsiyum içeriği belirgin) meningiomlar çoğu zaman daha yavaş büyüme eğilimindedir. Bununla birlikte tümörün histopatolojik alt tipi ve proliferasyon indeksi gibi patolojik özellikler büyüme hızını doğrudan etkileyebilir. Takip sürecinde en güvenilir yöntem kontrastlı beyin MR’ıdır; düzenli aralıklarla yapılan görüntülemelerle tümör boyutundaki değişim değerlendirilir ve tedavi gereksinimi buna göre planlanır.
Beyin Tümörü Ameliyatı: Metastaz Cerrahisi
Beyin metastazları, beynin en sık görülen tümörleridir ve genellikle primer tümörün başka bir organda gelişmesinin ardından tümör hücrelerinin kan dolaşımı yoluyla beyne yayılması sonucu ortaya çıkar. En sık akciğer kanseri, meme kanseri ve böbrek (renal hücreli karsinom) kaynaklı metastazlar görülür; daha nadiren melanom, kolorektal kanser veya tiroid kanseri gibi tümörler de beyne metastaz yapabilir. Beyin metastazlarının ortaya çıkışı çoğu zaman sistemik hastalığın ilerlemiş evresini gösterir.
Klinik olarak beyin metastazları tek bir odak şeklinde olabileceği gibi çok daha sık olarak birden fazla (multipl) lezyon şeklinde de ortaya çıkar. Bu çok odaklı yapı, hastanın nörolojik bulgularında ani kötüleşmeye, baş ağrısında artışa, epileptik nöbetlere veya denge–görme bozuklukları gibi fonksiyonel kayıplara yol açabilir. Lezyonların konumu ve sayısı, hastanın semptomlarının şiddetini doğrudan belirleyen faktörlerdir.
Tedavi planlaması, hastanın genel durumuna ve tümörün biyolojik özelliklerine göre bireyselleştirilir. Karar sürecinde şu unsurlar kritik rol oynar:
- Hastanın yaşı ve genel performans durumu (Karnofsky Performans Skoru)
Genel durumu iyi olan, aktif yaşamını sürdürebilen hastalarda daha agresif ve kombine tedaviler tercih edilebilir. - Metastazların sayısı ve yerleşimi
Tek veya sınırlı sayıda metastaz varlığında cerrahi rezeksiyon veya stereotaktik radyocerrahi (Gamma Knife, CyberKnife) öne çıkarken, çok sayıda ve yaygın metastazlarda genellikle tüm beyin radyoterapisi veya sistemik tedavilere ağırlık verilir. - Lezyonların büyüklüğü ve çevre dokuda oluşturduğu ödem
Büyük metastazlar, özellikle ciddi bası etkisi ve ödem oluşturanlar, öncelikle cerrahi olarak çıkarılabilir veya hacim küçültücü tedavilere ihtiyaç duyabilir. - Primer tümörün tipi, evresi ve diğer organlardaki metastaz varlığı
Özellikle akciğer ve meme kanserlerinde sistemik tedavilere duyarlılık yüksek olduğundan, kemoterapi, hedefe yönelik tedaviler veya immünoterapi seçenekleri tedavi planına eklenebilir. Diğer organlarda yaygın metastaz varlığı, tedavinin amacını küratiften daha çok yaşam kalitesini korumaya yönelik palyatif yaklaşımlara kaydırabilir.
Tedavinin ana bileşenleri genellikle cerrahi, stereotaktik radyocerrahi, tüm beyin radyoterapisi, kemoterapi, hedefe yönelik tedaviler ve immünoterapilerdir. Kortikosteroidler ise tümör çevresindeki ödemi azaltarak hastanın nörolojik durumunu kısa sürede iyileştirebilir.
Sonuç olarak, beyin metastazları çok faktörlü bir tedavi yaklaşımı gerektirir. Her hastanın tümör tipi, yayılım modeli ve genel klinik durumu farklı olduğundan, multidisipliner bir ekip tarafından kişiye özgü bir tedavi stratejisi oluşturulması büyük önem taşır

Glial Tümör Beyin Tümörü Ameliyatı
Beynin kendi hücrelerinden, yani glial hücrelerden köken alan tümörler, primer glial tümörler olarak adlandırılır. Bu tümörler; astrositler, oligodendrositler veya ependimal hücrelerden gelişebilir ve biyolojik davranışlarına göre düşük dereceli (grade I–II) ya da yüksek dereceli (grade III–IV) olarak sınıflandırılır. Glial tümörlerin klinik seyri oldukça değişkendir; tümörün hücresel tipi, genetik mutasyonları, büyüme hızı ve hastanın yaşı prognozu belirleyen en önemli faktörler arasındadır.
En agresif glial tümör tipi olan Glioblastoma Multiforme (GBM), Dünya Sağlık Örgütü (WHO) sınıflamasında Grade IV olarak tanımlanır. GBM, hızlı büyümesi, çevre beyin dokusuna yayılma eğilimi ve cerrahi sonrası mikroskobik kalıntılar bırakması nedeniyle tedavisi en zor beyin tümörlerinden biridir. Ayrıca MGMT promotor metilasyon durumu, IDH mutasyonu gibi moleküler belirteçler hastalığın gidişatında belirleyicidir. IDH mutasyonu pozitif olan hastalarda yaşam süresi belirgin şekilde uzayabilirken, bu mutasyonun bulunmadığı "IDH-wild type" GBM olguları genellikle daha kötü seyirlidir.
Prognoz, glial tümörlerin derecesi arttıkça belirgin şekilde kötüleşir. Kötü huylu (yüksek dereceli) glial tümörlerde ortalama yaşam süresi 6–9 ay civarında bildirilebilmekle birlikte, optimal tedavi uygulanan bazı hastalarda bu süre 12–18 aya kadar uzayabilir. Buna karşın düşük dereceli glial tümörlerde, özellikle genetik profili daha iyi olan alt tiplerde, yaşam süresi yıllarca hatta on yıllarca sürebilir.

Tedavi süreci genellikle cerrahi ile başlar. Mikroskopik görüntüleme eşliğinde maksimum güvenli rezeksiyon hedeflenir. Tümörün mümkün olduğunca çıkartılması, hem semptomları azaltır hem de radyoterapi ve kemoterapiye yanıtı artırır. Bu aşamada özellikle nöromonitör, nöronaviasyon ve segmentasyon kullanırız. Nöromonitör ile fonksiyonel dokuya zarar vermeden maksimum tümör rezeksiyonu yapılır.
Cerrahi sonrası standart tedavi protokolünde radyoterapi ve temozolomid tipi kemoterapi yer alır. Bu kombine yaklaşım, özellikle GBM olgularında yaşam süresini uzatan temel tedavi stratejisidir. Bazı hastalarda tümörün moleküler yapısına göre hedefe yönelik ajanlar veya immünoterapiler de tedaviye eklenebilmektedir.
Glial tümörlerde ameliyat sonrası erken dönemde, tercihen ilk 24 saat içinde kontrastlı beyin MR’ı çekilir. Bu görüntüleme ile rezidü tümör varlığı ve ek cerrahi gereksinimi değerlendirilir. İlk 24 saat içinde yapılan MR, ameliyat sahasında zamanla oluşabilecek kan ürünlerinin kontrast tutulumla karışmasını önlediği için rezidü tümörü göstermede daha güvenilirdir. Ek cerrahi gereksinimi olmayan hastalar genellikle 3–5 gün içinde taburcu edilir. Taburculuk sonrası patoloji sonucuna göre hasta onkoloji bölümüne yönlendirilir; tümörün derecesi ve moleküler özelliklerine bağlı olarak radyoterapi ve/veya kemoterapi planlanır.

Glial Tümör Ameliyatı Sonrası Takip
Glial tümörlerde ameliyat sonrası dönemde radyoterapi ve kemoterapi alan hastalarda, kontrol MR görüntülemelerinde kontrast tutulum artışı ve ödem saptanması her zaman gerçek tümör progresyonu anlamına gelmez.
Özellikle tedaviden sonraki ilk 3–6 ay içinde görülebilen psödoprogresyon, radyoterapiye bağlı inflamasyon, damar geçirgenliğinde artış ve kan-beyin bariyeri bozulması sonucu ortaya çıkar ve radyolojik olarak tümör ilerlemesini taklit edebilir.
Bu ayrımı yapabilmek için ileri görüntüleme yöntemleri önem taşır. MR spektroskopi (MR spektro), lezyon içindeki metabolit düzeylerini değerlendirerek kolin artışı, N-asetil aspartat (NAA) azalması ve laktat-lipid pikleri gibi parametreler üzerinden tümör aktivitesi hakkında bilgi verir; gerçek progresyonda kolin belirgin artarken, psödoprogresyonda metabolik aktivite daha sınırlıdır.
Perfüzyon MR ise lezyonun kanlanmasını ölçer; gerçek tümör progresyonunda rölatif serebral kan hacmi (rCBV) artmış bulunurken, psödoprogresyonda genellikle düşük ya da normal düzeyler izlenir. Bu nedenle ameliyat sonrası onkolojik tedavi alan hastalarda, şüpheli radyolojik bulgularda MR spektroskopi ve perfüzyon incelemeleri doğru tedavi kararını vermede kritik rol oynar ve gereksiz cerrahi ya da tedavi değişikliklerinin önüne geçilmesini sağlar.

Beyin Tümörü Ameliyatı Hangi Aşamalardan Oluşur?
Beyin tümörü ameliyatları çoğunlukla "kraniotomi" adı verilen yöntemle yapılır. Bu yöntemde:
- Cerrahi Planlama (Segmentasyon): Ameliyat öncesi detaylı MR ve BT görüntülemeleri alınır. Nöronavigasyon sistemleri ile tümörün yeri hassas şekilde belirlenir. Hastanın ameliyat esnasında pozisyonu, nöromonitör, nöronaviasyon, ultrasonic aspiratör, intraoperatif USG gibi malzemelerin planlanması yapılır.
Hazırlık aşamasında en kritik noktalardan biri, tümörün çevre beyin dokusu, damar yapıları ve fonksiyonel alanlarla olan ilişkisinin ayrıntılı şekilde ortaya konmasıdır. Bu amaçla ince kesitli, yüksek çözünürlüklü MR görüntüleme yapılır. Elde edilen görüntüler sayesinde tümörün korteks, derin yapılar ve majör arterlerle olan komşuluğu net olarak değerlendirilir.
Gerekli durumlarda ameliyat öncesi cerrahi simülasyon planlanır; kraniyotominin hangi noktadan yapılacağı, dura altında önemli bir arter ya da venöz sinüs bulunup bulunmadığı, tümörün kritik damar ve fonksiyonel alanlara uzaklığı bu aşamada ayrıntılı biçimde belirlenir. Bu planlama, ameliyatın daha güvenli ve kontrollü şekilde gerçekleştirilmesini sağlar.Cerrahın ameliyat esnasında süpriz bir durum ile karşılaşmaması için bu aşama çok önemlidir.

2.Ameliyat Hazırlığı
Hastanın ameliyat öncesi hazırlığında, MR görüntülemesinde ödem varlığı ve ek dahili hazırlık gereksinimi önemli rol oynar. Belirgin beyin ödemi saptanan veya sistemik hastalıkları nedeniyle yakın medikal takip gerektiren olgularda, hasta ameliyattan birkaç gün önce yatırılarak kortikosteroid tedavisi ve gerekli medikal düzenlemeler başlatılabilir. Ameliyattan yaklaşık 24 saat önce, enfeksiyon riskini azaltmak ve cerrahi alanın hazırlanmasını kolaylaştırmak amacıyla saç tıraşı önerilir. Ancak saçının tamamen kesilmesini istemeyen hastalarda, yalnızca cerrahi girişim yapılacak bölgenin saçları ameliyathane ortamında sınırlı şekilde kısaltılarak işlem gerçekleştirilebilir.
Hastalar ameliyathanede anestezi hekimi, anestezi teknisyeni ve cerrahi ekip tarafından karşılanır. Hasta ameliyat odasına alındıktan sonra monitörizasyonu yapılır ve anestezi ekibi tarafından genel anestezi işlemi başlatılır. Bu süreçte cerrahi setler ve gerekli ekipman hazırlanır. Anestezi güvenli şekilde sağlandıktan ve hasta cerrahi pozisyona getirildikten sonra, operasyon için hasta cerrahi ekibe teslim edilir ve ameliyat süreci başlatılır.
Ameliyat sürecinin ilk ve en önemli basamaklarından biri hastaya uygun pozisyonun verilmesidir. Planlanan cerrahi girişimin yerine ve türüne göre hasta ameliyat masasında dikkatle konumlandırılır. Pozisyon verilirken hem kafa içi basıncını olumsuz etkilemeyecek hem de cerrahi diseksiyonu en güvenli ve rahat şekilde yapılmasını sağlayacak en uygun pozisyon tercih edilir. Aynı zamanda damar dönüşünü bozmayacak, sinir basısına yol açmayacak ve ameliyat süresince hastanın güvenliğini koruyacak ayrıntılara özen gösterilir.
Pozisyonlama tamamlandıktan sonra ameliyat sırasında kullanılacak teknolojik ekipmanların kurulumu yapılır. Nöronavigasyon sistemi, ameliyat öncesi çekilen görüntülerle eşleştirilerek cerrahi alanın milimetrik doğrulukla belirlenmesini sağlar; nöromonitörizasyon cihazları ise ameliyat boyunca sinir yollarının ve fonksiyonel alanların güvenliğini takip etmek amacıyla devreye alınır.
Bu hazırlıkların ardından hastanın cerrahi alanı uygun antiseptik solüsyonlarla dikkatlice temizlenir. Sonrasında hasta, yalnızca operasyon bölgesi açıkta kalacak şekilde steril örtülerle kapatılır ve cerrahi girişime hazır hale getirilir.
- Kafatasına Erişim: Cilt ve cilt altı açılarak kemik dokuya ulaşılır. Dört delik açılır ve birleştirilerek kemik parçası çıkarılır.Bu işleme kraniotomi denir.
- Beyin Zarının Açılması: Dura mater özenle açılır, beyin dokusu gözlenir.Bu aşamada nöronavigasyon ve intraoperatif USG ile doğrulama yapılır.
- Tümörün Çıkarılması: Mikrocerrahi aletler ve ameliyat mikroskobu kullanılarak tümör dikkatle çıkarılır. Sağlıklı dokular korunmaya çalışılır.
- Kapatma: Tümör çıkarıldıktan sonra dura kapatılır, kemik yerine konur ve cilt kapatılır.
Beyin tümörü ameliyatları genellikle 5–6 saat sürer. Bunun yaklaşık 2–3 saati aktif cerrahi işlemdir. Kalan süre anestezi, hazırlık ve uyanma işlemleriyle ilgilidir.

Uyanık Beyin Tümörü Ameliyatı
Uyanık beyin tümörü ameliyatı (awake kraniyotomi), özellikle konuşma, hareket ve görme gibi hayati fonksiyonların bulunduğu hassas beyin bölgelerine yerleşmiş tümörlerde tercih edilen ileri bir cerrahi yöntemdir. Bu teknikte hasta ameliyatın belirli aşamalarında uyanık tutulur ve cerrah, işlem sırasında hastayla konuşarak ya da basit komutlar vererek ilgili beyin alanlarını anlık olarak test eder; böylece tümör mümkün olan en geniş ve güvenli sınırlar içinde çıkarılırken kalıcı nörolojik hasar riski en aza indirilir. Doğru hasta seçimi, deneyimli bir ekip ve gelişmiş monitörizasyon yöntemleri sayesinde hem onkolojik başarı hem de yaşam kalitesi açısından oldukça yüz güldürücü sonuçlar elde edilebilmektedir.
Beyin Tümörü Ameliyatı Riskleri
Her cerrahi işlemde olduğu gibi beyin tümörü ameliyatında da bazı riskler söz konusudur:
- Enfeksiyon: Ameliyat sonrası yara yeri enfeksiyonu gelişebilir.
- BOS Kaçağı: Beyin omurilik sıvısı sızıntısı görülebilir.
- Kanama ve Beyin Ödemi: Özellikle ilk 24 saat dikkatle izlenmelidir.
- Nörolojik Hasar: Motor, konuşma veya görme gibi fonksiyonlarda kayıplar olabilir.
- Tümör Nüks Riski: Tümörün tipine göre değişir. Menengiomlarda 10 yıllık nüks oranı %9 civarındayken, glioblastoma gibi kötü huylu tümörlerde nüks oranı çok daha yüksektir.
- Ölüm Riski: Beyin tümörü ameliyatlarında ölüm riski; tümörün yeri, boyutu, tipi (iyi huylu/kötü huylu), hastanın yaşı, genel sağlık durumu ve ameliyat sonrası gelişebilecek komplikasyonlara bağlı olarak değişir. Grade 1 menengiom gibi iyi huylu tümörlerde bu risk oldukça düşükken; glioblastoma veya metastatik tümörlerde risk artabilir.
Beyin Tümörü Ameliyatı Sonrası Dikkat Edilmesi Gerekenler
Beyin tümörü ameliyatı sonrası süreç, iyileşmenin hızlı ve sorunsuz olması için büyük önem taşır. Hastaların ve yakınlarının dikkat etmesi gereken başlıca konular şunlardır:
Yoğun Bakım ve İlk Günler
- Ameliyat sonrası ilk 24 saat yoğun bakım ünitesinde geçirilir.
- Kanama, beyin ödemi ve nörolojik durum dikkatle izlenir.
- Durumu stabil olan hastalar servise alınarak mobilizasyon başlatılır.
Dikiş ve Takip Süreci
- Ortalama 3 gün servis takibi sonrası taburculuk planlanır.
- Yara problemi olmayan hastalarda 15. günde dikişler alınır.
- Patoloji sonuçlarına göre hastalar gerekirse radyasyon veya medikal onkolojiye yönlendirilir.
Günlük Hayata Dönüş
- Ameliyat sonrası ilk haftalarda yorgunluk ve halsizlik olabilir.
- Genellikle 1 ay ev istirahati önerilir. Ancak masa başı gibi fiziksel zorlanma gerektirmeyen işlere 2–3 hafta içinde dönülebilir.
- Fizik tedavi ve nörolojik destek gerekebilir.
Uyarı Belirtilerine Dikkat
Aşağıdaki bulgular görüldüğünde vakit kaybetmeden doktora başvurulmalıdır:
- Yara yerinde kızarıklık, ısı artışı, akıntı
- Cilt altında sıvı birikimi veya BOS sızıntısı
- Şiddetli baş ağrısı, ateş, bilinç değişikliği
- Yeni gelişen nörolojik semptomlar (konuşma bozukluğu, kas güçsüzlüğü vb.)
Beyin Tümörü Ameliyatı Fiyatı
Devlet Hastaneleri
SGK kapsamında olan hastalar için beyin tümörü ameliyatı ücretsizdir. Sağlık Uygulama Tebliği (SUT) kapsamındaki tüm giderler devlet tarafından karşılanır.
Özel Hastaneler
- SGK ile anlaşmalı özel hastanelerde, SGK’nın karşıladığı ücret dışında fark alınabilir.
- Tamamlayıcı Sağlık Sigortası (TSS) fark ücretlerini karşılar.
- Özel Sağlık Sigortası (ÖSS) sahipleri, poliçe kapsamına göre tamamen ücretsiz yararlanabilir.
Uyarı: Beyin tümörü ameliyatı ile ilgili her hastanın durumu farklıdır. En doğru değerlendirme ve tedavi planı için bir beyin cerrahisi uzmanına danışınız.
Beyin ameliyatı geçiren bir kişinin iyileşme süresi, ameliyatın türüne ve hastanın genel sağlık durumuna bağlı olarak genellikle birkaç haftadan birkaç aya kadar sürebilir.
Beyin ameliyatı, kraniyotomi beyin tümörü, damar hastalığı veya travma gibi nedenlerle bu ameliyatlarda kafatasının bir bölümünün açılarak beyne ulaşılması için uygulanan cerrahi yöntemdir.
Beyin ameliyatı sonrası süreç, hastanın genel durumu ve ameliyatın kapsamına göre önce yoğun bakımda izlemle başlar, ardından taburculuk sonrası fiziksel, zihinsel ve duygusal rehabilitasyonu içeren kademeli bir iyileşme süreciyle devam eder.
Beyin ameliyatı, tüm cerrahi işlemlerde olduğu gibi enfeksiyon, kanama ve anesteziye bağlı risklerin yanı sıra nörolojik hasar, felç, konuşma bozukluğu gibi kalıcı komplikasyonlar riski de taşıyan ciddi bir girişimdir.
Düşük dereceli beyin tümörü, genellikle yavaş büyüyen ve erken evrede daha iyi tedavi edilebilen, nispeten daha az agresif tümör tipidir.
Beyin tümörü teşhisi aldınız ya da yakınınız için araştırıyorsunuz. Türleri, belirtileri, patoloji raporu terimleri ve tedavi süreci hakkında bilmeniz gerekenler
Beyin ameliyatı, tümörler, damar tıkanıklıkları ve beyin kanamaları gibi ciddi nörolojik hastalıkların tedavisinde uygulanan, yüksek hassasiyet gerektiren bir cerrahi işlemdir. Bu tür operasyonlarda, beynin hayati işlevlerinden sorumlu bölgeleri titizlikle korunur ve en güvenli müdahale yöntemleri kullanılarak hastanın sağlığı önceliklendirilir.
Bel fıtığı ameliyatı sonrası hızlı ve sorunsuz bir iyileşme için hastaların uygun pozisyonda istirahat etmesi, ağır kaldırmaktan kaçınması ve doktorun tüm önerilerine eksiksiz şekilde uyması büyük önem taşır.
Dar kanal ameliyatı, omurga içindeki sinir ya da omuriliğe baskı yapan darlıkların cerrahi yöntemlerle giderilmesini amaçlayan etkili bir tedavi seçeneğidir. Bu operasyon, özellikle yürüme güçlüğü, uyuşma ve bel ağrısı gibi şikayetleri olan hastalarda belirgin bir rahatlama sağlar ve yüksek başarı oranlarıyla uygulanmaktadır.
Bel kayması ameliyatı, omurlar arasındaki bozulmuş dengeyi düzeltmek ve sinirler üzerindeki baskıyı gidermek amacıyla uygulanan cerrahi bir yöntemdir. Bu operasyonun temel hedefi, omurgayı stabilize ederek hastanın ağrı ve hareket kısıtlılığı gibi şikayetlerini kalıcı olarak hafifletmektir.
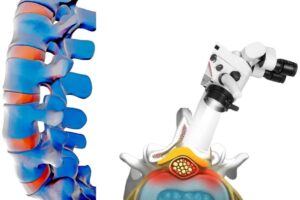
Vidasız Kanal Daralması Ameliyatı
Vidasız kanal daralması ameliyatı, omurgaya vida veya plaka yerleştirilmeden yapılan cerrahi bir yöntemdir. Burada amaç, daralmış kanalı genişletmek ama aynı zamanda omurganın doğal yapısını korumaktır

Boyun fıtığı, boyun omurları arasındaki disklerin yer değiştirmesiyle sinirlere baskı yapması sonucu ortaya çıkar. En sık görülen belirtileri boyun ağrısı, kola yayılan ağrı, uyuşma ve güçsüzlüktür.
Omurga kırığı, genellikle travma veya osteoporoz sonucu omur kemiklerinde oluşan yapısal bozulmadır ve sinir basısına bağlı ciddi sorunlara yol açabilir.
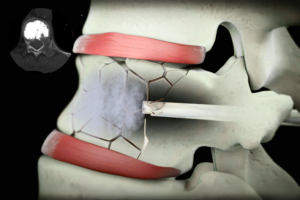
Vertebroplasti ameliyatı, çökme kırığı olan omurga kemiğine özel kemik çimentosu enjekte edilerek ağrının azaltılması ve omurganın güçlendirilmesini sağlayan minimal invaziv bir işlemdir.
Dar kanal, omurilik ve sinirlerin geçtiği omurga kanalının daralması sonucu bacaklarda ağrı, uyuşma ve yürüme güçlüğüne yol açan bir durumdur.
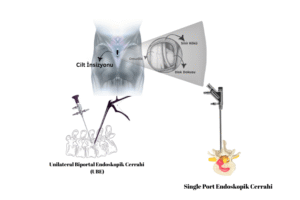
Bel Fıtığı Ameliyatı Olanların Bilmesi Gerekenler
Bel fıtığı, bel bölgesindeki omurlar arasındaki diskin dışarı taşarak sinirlere baskı yapması sonucu bel ağrısı, bacak ağrısı ve hareket kısıtlılığına yol açar. Ameliyatta sinir basısını ortadan kaldırarak hastanın ağrılarını gidermeyi amaçlayan etkili bir cerrahi tedavi yöntemidir.
Karpal tünel sendromu, el bileğindeki sinirin sıkışması sonucu elde uyuşma, ağrı ve güçsüzlüğe yol açan bir sinir sıkışması hastalığıdır.
Düşük Ayak Nedir?
Düşük ayak, ayak bileğini yukarı kaldıran kasların zayıflığı veya sinir hasarı nedeniyle ayağın yürürken sürüklenmesine yol açan nörolojik bir durumdur.
Bel fıtığı ameliyatı, sinir üzerindeki baskıyı mikrocerrahi yöntemle kaldırarak ağrı, uyuşma ve güç kaybını hızlı şekilde azaltmayı amaçlayan etkili bir tedavidir.
Boyun fıtığı ameliyatı, omurilik ve sinir kökü baskısını mikrocerrahi veya ön servikal diskektomi yöntemleriyle gidererek ağrı, uyuşma ve kol güçsüzlüğünü hızlı şekilde azaltmayı amaçlayan güvenilir bir tedavidir.
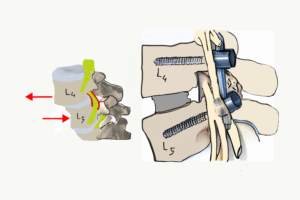
Bel Kayması Ameliyatı Kaç Günde İyileşir?
Bel kayması ameliyatı, kaymış omurların vida–plak sistemleriyle yeniden hizalanıp sabitlenerek sinir basısının giderilmesini ve ağrı ile hareket kısıtlılığının kalıcı olarak düzeltilmesini amaçlayan etkili bir cerrahi tedavidir.
Bel kayması ameliyatı, omurların birbirine göre yer değiştirmesi sonucu belde ağrı, bacakta uyuşma ve hareket kısıtlılığına yol açan yapısal bir omurga problemine çözüm sağlar.
Kifoplasti, çökmüş omurga kırıklarını özel balon tekniğiyle yükseltip kemik çimentosuyla güçlendiren, ağrıyı hızla azaltan etkili bir minimal invaziv tedavidir.
Kanal daralması ameliyatı, omurilik ve sinir köklerini sıkıştıran dokuları temizleyerek sinir basısını gideren ve çoğu hastada vidasız şekilde uygulanabilen etkili bir dekompresyon cerrahisidir.

İletişim
- Telefon : +90 533 514 06 51
- Email : drcanersk@gmail.com
- Adres : Emsey Hospital, Çamlık, Selçuklu Cd. No:22, 34912 Pendik/İstanbul